前立腺密封小線源療法
- Ⅰ.前立腺密封小線源療法とは
- Ⅱ.前立腺組織内照射法(Brachy therapy;ブラキテラピー)の概要
- III. 小線源療法の適応
- Ⅳ小線源治療が出来ない場合
- V. 外照射療法や内分泌療法の併用について
- VI. 治療成績について
- VII.前立線癌の再発について
- VIII.合併症について
- IX.費用について
- X. 実際の治療経過(外来)
- XI. 実際の治療経過(入院)
- XII 実際の治療経過(退院後)
- XIII. セカンドオピニオン外来について
- XIV. 個室料金について
- XV. 小線源療法のキャンセル、一年以内の死亡時にかかる負担について
Ⅰ.前立腺密封小線源療法とは
本治療は、すでに米国では手術と同程度に施行されている標準的治療のひとつとなっており、全米において約1,100施設で施行されており。年間約6万人の方がこの治療を受けておられます。米国では10年以上にわたる治療成績がいくつか報告されています。
日本では放射線物質の取り扱いに伴う法律等の制約のため、この治療の施行が遅れていましたが、医療法、放射線障害防止法の法的な制約が緩和され、国内においても施行可能な治療法となり、2003年9月に治療が開始されました。
済生会下関総合病院では、山口県内では初めて、日本では111番目の施設として前立腺癌に対する密封小線源治療を平成23年11月より開始致しました。 患者さんも次第に増加し、現在、年間70例の方が当院でこの治療を受けておられ、平成29年3月までに約300名の方に治療を行いました。
本治療は手術に比べ、入院期間が短く(標準3泊4日)、身体的な負担や副作用も少なく、病気の状態によっては手術とほぼ同等の治療効果が期待できる治療法です。早期前立腺癌治療に対する選択肢のひとつとしてたいへん期待のできる治療ですが、他の治療法と同様に一長一短があります。
前立腺癌にはいくつかの治療法があるため、患者さんご自身が充分に病状や治療法を理解されたうえで、治療法を選択することが求められています。 本治療を患者の皆様にご理解していただけることを願って、以下に解説をいたしました。
日本では放射線物質の取り扱いに伴う法律等の制約のため、この治療の施行が遅れていましたが、医療法、放射線障害防止法の法的な制約が緩和され、国内においても施行可能な治療法となり、2003年9月に治療が開始されました。
済生会下関総合病院では、山口県内では初めて、日本では111番目の施設として前立腺癌に対する密封小線源治療を平成23年11月より開始致しました。 患者さんも次第に増加し、現在、年間70例の方が当院でこの治療を受けておられ、平成29年3月までに約300名の方に治療を行いました。
本治療は手術に比べ、入院期間が短く(標準3泊4日)、身体的な負担や副作用も少なく、病気の状態によっては手術とほぼ同等の治療効果が期待できる治療法です。早期前立腺癌治療に対する選択肢のひとつとしてたいへん期待のできる治療ですが、他の治療法と同様に一長一短があります。
前立腺癌にはいくつかの治療法があるため、患者さんご自身が充分に病状や治療法を理解されたうえで、治療法を選択することが求められています。 本治療を患者の皆様にご理解していただけることを願って、以下に解説をいたしました。
Ⅱ.前立腺組織内照射法(Brachy therapy;ブラキテラピー)の概要
本治療は放射線療法のひとつです。概要について以下で説明いたします。
組織内照射療法(ブラキセラピー) には、線源を永久留置する低線量率小線源治療(LDR)と、一時留置するだけの高線量率小線源療法(HDR)があります。
高線量率小線源療法(HDR)は前立腺内に一時的に小線源(イリジウム192)を挿入し、治療終了後には抜去する方法 で、必ず放射線外照射療法(EBRT)と併用し、施行されます。再発リスクの高い局所前立腺癌に対しておこなう放射線治療ですが、残念ながら、日本全体で20施設弱しか施行しておらず、下関市近郊で施行している施設はありません。
日本で主流として行われている前立腺照射療法が、線源を永久留置する低線量率小線源治療(LDR)(前立腺密封小線源療法)で、当院で行っている治療法です。
図1aに示すように会陰部(陰嚢と肛門の間)から、X線と超音波を見ながら小線源の挿入を行ないますが、麻酔により疼痛はありません。
挿入後のX線写真を図1bに示します。 通常50~80個程度の小線源を挿入します。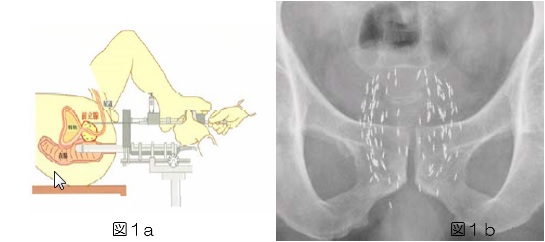

組織内照射療法(ブラキセラピー) には、線源を永久留置する低線量率小線源治療(LDR)と、一時留置するだけの高線量率小線源療法(HDR)があります。
高線量率小線源療法(HDR)は前立腺内に一時的に小線源(イリジウム192)を挿入し、治療終了後には抜去する方法 で、必ず放射線外照射療法(EBRT)と併用し、施行されます。再発リスクの高い局所前立腺癌に対しておこなう放射線治療ですが、残念ながら、日本全体で20施設弱しか施行しておらず、下関市近郊で施行している施設はありません。
日本で主流として行われている前立腺照射療法が、線源を永久留置する低線量率小線源治療(LDR)(前立腺密封小線源療法)で、当院で行っている治療法です。
1.密封小線源治療による放射線の照射方法
前立腺癌に対する放射線治療はその照射方法によって大きく二つに分類されます。ひとつは従来行われてきたように体外から照射を行う外照射法(リニアックなど)であり、もうひとつは小線源治療のように体内から照射を行う内照射法です。この小線源治療は前立腺の内部や近傍へ放射性 物質(小線源)を挿入して、それが放出する放射線により正確かつ的確に立腺への照射を行う方法です。図1aに示すように会陰部(陰嚢と肛門の間)から、X線と超音波を見ながら小線源の挿入を行ないますが、麻酔により疼痛はありません。
挿入後のX線写真を図1bに示します。 通常50~80個程度の小線源を挿入します。

従来の外照射法にくらべ前立線の内部から放射線をかけることとなるため、本治療は前立腺とその周囲への限局した照射が可能となり、前立腺へ照射する線量を多くしても直腸や膀胱などの周囲臓器への線量を低く保つことができる治療法です。また、性機能も比較的温存されると考えられています。すなわち、治療効果を高め、副作用を抑える特徴があります。また、治療自体も短期間で済み、身体に対する影響も少ないという長所もあります。
ただし、放射線治療のひとつであることには変わりなく、放射線照射に伴い尿路、消化器などに障害が出る可能性については低いながらも存在します。
ただし、放射線治療のひとつであることには変わりなく、放射線照射に伴い尿路、消化器などに障害が出る可能性については低いながらも存在します。
2.小線源治療に使用する線源
現在、本邦では小線源治療に用いるシード線源としてヨウ素(I-125)の使用が認可されています。小線源治療で使用される線源(シード)はI-125そのものではなく、長さ4.5、直径 0.8mm のチタンのカプセルの中にI-125が密封されています(図2a,b)。

I-125の放出するエネルギーは非常に弱くほとんどが前立腺内に吸収されます。半減期は59.4日と約2ヶ月であり、1年も経過すればその放射線量はほとんどないと考えて支障ありません。
3.照射する放射線量について
前立腺癌は照射する放射線量が多いほど、治療効果があるといわれています。単純な比較はできませんが、通常行われている外部照射では、60~76 グレイ(Gy) という線量の放射線が照射されるのに対して、小線源治療では、160 Gy という、より高線量の放射線を照射します。また、癌の状態によっては、小線源治療と外照射を併用することがあります。 その場合には I-125 による線量を 100~110Gyと抑えて、外照射にて 45Gy を追加照射するように計画をたてます。
III. 小線源療法の適応
1.前立腺癌密封小線源療法単独療法の適応
2003年より、本治療が日本で施行されるようになり日本人に対する長期成績も次第に発表されるようになりました。以前の報告では、中間リスク以上は外照射を併用されることが多かったですが、最近では超音波断層装置の発達とローディング方法の発達に伴い、処方線量を上昇させることが可能になりました。当院では、160Gyの処方線量を最低でも処方しており、前立腺の90%以上の照射線量D90は低リスクで160Gy、中間リスクで180-200Gyの処方を行っています。
当院では、PSA値が10ng/ml以下、かつ臨床病期がT2c以下、かつGleasonスコアが6以下、あるいはG3+4で生検時の陽性コア率(生検の陽性本数の占める割合)が34%未満の場合を前立腺小線源療法の単独治療の良い適応としています。
これらの定義に入る方で治療された100名強の方では現在(平成29年6月)まで再発はありません。
中間リスクと呼ばれる前立腺癌にも積極的に密封小線源療法を単独で試行しています。具体的には、以下のようなものを指します。
PSA値が20ng/ml以下、かつ臨床病期がT2b以下、かつGleasonスコアが6以下、あるいはG3+4で生検時の陽性コア率(生検の陽性本数の占める割合)が34%未満の場合には、通常より再発リスクが高いことを患者さんに承知していただければ、前立腺小線源療法の単独治療の適応としています。
また、もうひとつの例外として、PSA値が10ng/ml以下、かつ臨床病期がT2b以下、かつGleasonスコアがG4+3で生検時の陽性コア率(生検の陽性本数の占める割合)が34%未満の場合には、通常より再発リスクが高いことを患者さんに承知していただければ、前立腺小線源療法の単独治療の適応としています。
以上2つの例外は北里大学など多くの日本の施設で小線源療法の単独療法の適応として施行されており、成績も良い適応のものと遜色ないとの報告が散見されるようになってきています。ただし、出来うる限り術前の内分泌療法の併用をおすすめしています。
これらの定義に入る方で治療された100名余の方では、再発は1名の方に認められました。(平成29年6月までの5年7カ月)
高リスク群に対する密封小線源療法の単独治療は、成績が手術と比較して全く遜色ないか、手術よりも優れていることが数多く報告されるようになってきました。
当院では、比較的予後良好と考えられる高リスクに対して、当院では積極的に前立腺小線源療法の単独治療を行っています。具体的に以下にお示しします。
PSA値が20-40ng/ml、かつ臨床病期がT1c、かつGleasonスコアが3+3で陽性コア率(生検の陽性本数の占める割合)が50%未満
PSA値が10-25ng/ml、かつ臨床病期がT1c、かつGleasonスコアが3+4で陽性コア率が34%未満
PSA値が10-20ng/ml、かつ臨床病期がT1c、かつGleasonスコアが4+3で陽性コア率が34%未満かつ陽性コアが片側のみ
PSA値が10ng/ml以下、かつ臨床病期がT2a以下、かつGleasonスコアが4+4で陽性コアが2本まで
以上の条件を満たさない場合には、原則、外照射の併用にて小線源療法を施行いたしますが、105Gy処方線量に45Gyの外照射を併用する方法では、治療期間が2ヶ月近くかかることや、長期合併症(直腸出血の頻度が単独療法に比較して高い)があります。
密封小線源療法に外照射と内分泌療法を併用する治療法は、密封小線源療法と呼ばれ、現在のところ、前立腺の限局癌に対する治療法としては最も強力で成績の良い治療法です。
前立腺癌には待機療法があり、PSA値が10ng/ml以下、かつ臨床病期がT1cで陽性コア数が2本まで、かつGleasonスコアが6以下で75歳以上ならば、待機療法での予後が治療群と変わらないことが報告されております。
そのため、待機期間が6ヶ月以上と長い場合でも、外来で2ヶ月に一度程度のPSA採血のみで、前立腺癌密封小線源療法まで待機することが可能です。それ以外の方は、できれば内分泌療法を施行することが望ましいですが、希望が強い場合、G3+4でPSAが10ng/mlを超えなければ前立腺癌密封小線源療法まで内分泌治療無しの選択肢もあります。
外照射併用の高リスク前立腺癌の場合、最低でも3ヶ月、場合によっては24-36ヶ月の術後内分泌療法(注射単独または内服併用)をお願いしております。詳細は、組織型やPSAによって変わりますので、医師にお尋ね下さい。
グリソンスコアは、前立腺癌を顕微鏡で観察した時の、腺の構造異型をその形に応じて点数化したものです。予後(成績)と密接に関連していることから、現在では、広く使用されています。10点満点で10点が最も悪く、点数が低いほど良好です。低リスク前立腺癌は6点以下でなければなりません。
このグリソンスコアは標準化されていますが、やはり診断する病理医によって微妙に判断が異なることがあります。グリソンスコアは、成績や治療法を判断する際には、とても重要な指標ですので、当院では、東京慈恵会医科大学と連携し、小線源療法を希望される全ての患者さんの標本を再検討しています。それに基づいて最善の治療法を選択いただくようにしています。
Ⅳ小線源治療が出来ない場合
小線源治療の適応は、前立線内に限局した癌です。癌がリンパ節や骨に転移していたり、CTやMRI等の画像検査で明らかに前立腺周囲に広がっている場合には適応となりません。 癌の転移や広がり以外にも次のような場合には慎重に適応を検討する必要があります。
施行の可否は個々の患者さんの状態により判断する必要があります。
1.前立腺が大きい場合
前立腺肥大症などにより前立腺が大きい場合には、挿入する線源の数が多くなりすぎ、社会活動を行う制限放射線量が超える場合があります。そのため、適応は総本数が80-100本程度の線源留置で、適切な治療が行える大きさの前立腺に限られています。単独治療の場合には前立腺体積が40ml、併用療法の場合には45cc程度が目安となりますが、それよりも大きい場合には術前に内分泌療法を行い体積の縮小をはかります。3-6ヶ月の治療で、通常3分の2程度に縮小しますが、そうならないこともありますのでご留意下さい。2.過去に前立腺肥大症の手術を受けた場合
過去に前立腺肥大症の手術を受けられると、本来線源を配置すべき部分が欠損しているために治療が困難な可能性があります。しかし、超音波検査にて欠損部が少なければ本治療を受けることが可能ですが、治療後、2~3割程度の患者さんに尿がもれやすくなるともいわれています。3.その他
前立腺が変形あるいは石灰化が著しい場合、治療の体位が取れないなど、骨盤に異常がある場合。出血傾向がある、または、抗血小板薬の内服を中止できない場合。重症の全身疾患のある場合、超高齢者あるいは若年者、再発した癌の場合には、麻酔をかけることが困難な場合などでは、本治療は行えない場合があります。施行の可否は個々の患者さんの状態により判断する必要があります。
V. 外照射療法や内分泌療法の併用について
前立腺癌の状態により、小線源治療だけでは治療が不十分であり、外照射や内分泌療法を併用することがあります。
前立腺癌の高リスクの方々は、場合によって、前立腺癌密封小線源療法単独療法より外照射を併用した方が、治療成績において非再発率が5-10%程度上昇します。これらに該当する場合は個別にご説明し、外照射の併用をお勧めしています。
外照射併用では通常、小線源治療後約5週間後にCTとMRIを撮影し、ポストプランを行い、最終的な外照射の照射量を決定します。前立腺癌密封小線源療法では105Gyを挿入し、ポストプラン後1-3週間経過した時点から外照射を開始し、45グレイ(放射線量)の放射線を照射します。1回1.8グレイ、通常25回に分割して照射します。週5回として約6週間弱の予定となります。
外照射を併用するかどうかの最終決定は、前立腺癌密封小線源療法の1ヶ月前にプレプランを行う日に行います。前立腺癌密封小線源療法 単独療法は処方160グレイ、併用療法は105グレイの挿入を行いますので、プレプラン後の変更は不可能です。
再度の説明ですが、外照射療法は高リスク前立腺癌に対する前立腺癌密封小線源療法の治療成績を上げるために行います。外照射併用により、通院や入院期間が6週間延びること、前立腺癌密封小線源療法単独療法と比較して、副作用特に直腸出血の頻度が高いことをご承知下さい。
セカンドオピニオンの受診時に、外照射が必要だと思われる方には丁寧に説明しておりますので、ご不明の点が生じましたら遠慮なくご質問下さい。
前立腺癌密封小線源療法単独療法での治療が困難な方には、セカンドオピニオン時にその旨をご説明させていただいております。
どうしても単独療法では困難と思われる場合にはその旨をよくご説明しておりますので、よくご理解の上、前立腺癌密封小線源療法の予約をお願い致します。
中間リスクと呼ばれる前立腺癌にも積極的に密封小線源療法を単独で試行しています。具体的には、以下のようなものを指します。
PSA値が20ng/ml以下、かつ臨床病期がT2b以下、かつGleasonスコアが6以下、あるいはG3+4で生検時の陽性コア率(生検の陽性本数の占める割合)が34%未満の場合。
もうひとつの例外として、PSA値が10ng/ml以下、かつ臨床病期がT2b以下、かつGleasonスコアがG4+3で生検時の陽性コア率(生検の陽性本数の占める割合)が34%未満の場合。
高リスク群に対する密封小線源療法の単独治療は、成績が手術と比較して全く遜色ないか、手術よりも優れていることが数多く報告されるようになってきました。
当院では、比較的予後良好と考えられる高リスクに対して、当院では積極的に前立腺小線源療法の単独治療を行っています。具体的に以下にお示しします。
PSA値が20-40ng/ml、かつ臨床病期がT1c、かつGleasonスコアが3+3で陽性コア率(生検の陽性本数の占める割合)が50%未満
PSA値が10-25ng/ml、かつ臨床病期がT1c、かつGleasonスコアが3+4で陽性コア率が34%未満
PSA値が10-20ng/ml、かつ臨床病期がT1c、かつGleasonスコアが4+3で陽性コア率が34%未満かつ陽性コアが片側のみ
PSA値が10ng/ml以下、かつ臨床病期がT2a以下、かつGleasonスコアが4+4で陽性コアが2本まで
以上のような方に積極的に前立腺癌密封小線源療法単独療法を施行しています。
1.外照射の併用
前立腺内に癌がとどまっている場合には小線源治療だけで充分と考えられます。しかし、MRIなどの画像上、前立腺周囲に癌が浸潤してなくても、顕微鏡的に検査をすると前立腺の周囲にまで癌が浸潤していることも少なくありません。そのような症例においては小線源治療だけでは放射線が病変部に十分に到達しないため、外照射を併用する必要があると考えられます。前立腺癌の高リスクの方々は、場合によって、前立腺癌密封小線源療法単独療法より外照射を併用した方が、治療成績において非再発率が5-10%程度上昇します。これらに該当する場合は個別にご説明し、外照射の併用をお勧めしています。
外照射併用では通常、小線源治療後約5週間後にCTとMRIを撮影し、ポストプランを行い、最終的な外照射の照射量を決定します。前立腺癌密封小線源療法では105Gyを挿入し、ポストプラン後1-3週間経過した時点から外照射を開始し、45グレイ(放射線量)の放射線を照射します。1回1.8グレイ、通常25回に分割して照射します。週5回として約6週間弱の予定となります。
外照射を併用するかどうかの最終決定は、前立腺癌密封小線源療法の1ヶ月前にプレプランを行う日に行います。前立腺癌密封小線源療法 単独療法は処方160グレイ、併用療法は105グレイの挿入を行いますので、プレプラン後の変更は不可能です。
再度の説明ですが、外照射療法は高リスク前立腺癌に対する前立腺癌密封小線源療法の治療成績を上げるために行います。外照射併用により、通院や入院期間が6週間延びること、前立腺癌密封小線源療法単独療法と比較して、副作用特に直腸出血の頻度が高いことをご承知下さい。
セカンドオピニオンの受診時に、外照射が必要だと思われる方には丁寧に説明しておりますので、ご不明の点が生じましたら遠慮なくご質問下さい。
前立腺癌密封小線源療法単独療法での治療が困難な方には、セカンドオピニオン時にその旨をご説明させていただいております。
どうしても単独療法では困難と思われる場合にはその旨をよくご説明しておりますので、よくご理解の上、前立腺癌密封小線源療法の予約をお願い致します。
2.内分泌療法の併用
内分泌療法とは男性ホルモンを低下させる注射をすることにより前立腺癌の進行を抑える治療ですが、前立腺体積を縮小させる効果もあります。したがって、前立腺が大きい場合の縮小目的に治療前のみ3~6ヶ月程度内分泌療法を施行することがあります。3.前立腺癌密封小線源療法単独療法について
当院では、PSA値が10ng/ml以下、かつ臨床病期がT2c以下、かつGleasonスコアが6以下、あるいはG3+4で生検時の陽性コア率(生検の陽性本数の占める割合)が34%未満の場合を前立腺小線源療法の単独治療の良い適応としています。中間リスクと呼ばれる前立腺癌にも積極的に密封小線源療法を単独で試行しています。具体的には、以下のようなものを指します。
PSA値が20ng/ml以下、かつ臨床病期がT2b以下、かつGleasonスコアが6以下、あるいはG3+4で生検時の陽性コア率(生検の陽性本数の占める割合)が34%未満の場合。
もうひとつの例外として、PSA値が10ng/ml以下、かつ臨床病期がT2b以下、かつGleasonスコアがG4+3で生検時の陽性コア率(生検の陽性本数の占める割合)が34%未満の場合。
高リスク群に対する密封小線源療法の単独治療は、成績が手術と比較して全く遜色ないか、手術よりも優れていることが数多く報告されるようになってきました。
当院では、比較的予後良好と考えられる高リスクに対して、当院では積極的に前立腺小線源療法の単独治療を行っています。具体的に以下にお示しします。
PSA値が20-40ng/ml、かつ臨床病期がT1c、かつGleasonスコアが3+3で陽性コア率(生検の陽性本数の占める割合)が50%未満
PSA値が10-25ng/ml、かつ臨床病期がT1c、かつGleasonスコアが3+4で陽性コア率が34%未満
PSA値が10-20ng/ml、かつ臨床病期がT1c、かつGleasonスコアが4+3で陽性コア率が34%未満かつ陽性コアが片側のみ
PSA値が10ng/ml以下、かつ臨床病期がT2a以下、かつGleasonスコアが4+4で陽性コアが2本まで
以上のような方に積極的に前立腺癌密封小線源療法単独療法を施行しています。
VI. 治療成績について
日本では本治療が開始されてからまだ日が浅く、長期成績の報告はまだ症例数が少ないです。治療後5年後の成績では手術と同等またはそれ以上の成績が報告されています。
米国において10年間経過観察した患者さんの非再発率は、治療手技、再発リスク群の分類、再発の定義などの差がありますが、低リスク 85%、中間リスク 77%、高リスク 45% と報告されています(Grimら)。
手術療法との比較については、再発の定義などの問題もあり厳密には比較することは不可能ですが現在のところ小線源療法の治療成績は病気の状態によっては、手術とほぼ同等程度とされています。
当院では、2011年より本療法を開始し、2016年度末(2017年3月末)までに300名余りの方を治療致しました。治療成績は大変よいものです。当院での前立腺癌密封小線源療法の現況と治療成績を下記に示します。若干わかりにくい表ですが、ご不明な点は医師にお尋ね下さい。




米国において10年間経過観察した患者さんの非再発率は、治療手技、再発リスク群の分類、再発の定義などの差がありますが、低リスク 85%、中間リスク 77%、高リスク 45% と報告されています(Grimら)。
手術療法との比較については、再発の定義などの問題もあり厳密には比較することは不可能ですが現在のところ小線源療法の治療成績は病気の状態によっては、手術とほぼ同等程度とされています。
当院では、2011年より本療法を開始し、2016年度末(2017年3月末)までに300名余りの方を治療致しました。治療成績は大変よいものです。当院での前立腺癌密封小線源療法の現況と治療成績を下記に示します。若干わかりにくい表ですが、ご不明な点は医師にお尋ね下さい。
1.当院における密封小線源療法の現況(2017年3月末)

2.低リスク群101症例の成績(2017年3月末)

3. 中間リスク群101症例の成績(2017年3月末)

4. 高リスク群93症例の成績(2017年3月末)

5.小線源療法の副作用・合併症

VII.前立線癌の再発について
1.PSAバウンス
小線源治療後に一時的なPSA上昇(PSA バウンス)がみられることがあります。患者の15-30%に出現し、その90%が3年以内に発生します。上昇期間は中央値7ヶ月で6ヶ月以内が65%を占めています。PSAバウンスの上昇は中央値0.3ng/mlで82%、1.0ng/ml以下でした。通常は3ヶ月に1回程度のPSA採血にて経過観察を行い、その数値が上昇していく場合を再発と考えます。ただし、内分泌療法を中止した場合に、はじめの1~2年の間、PSA値が上昇することがあります。また、1年半ほどの経過後に一時的にPSAが上昇する現象(PSAバウンス)がみられることがあり、その際にあわてて内分泌療法を開始することなく経過観察をすることが重要です。
2.再発の定義
通常は3ヶ月に1回程度のPSA採血にて経過観察を行い、その数値が上昇していく場合を再発と考えます。ただし、内分泌療法を中止した場合に、はじめの1~2年の間、PSA値が上昇することがあります。また、1年半ほどの経過後に一時的にPSAが上昇する現象(PSAバウンス)がみられることがあり、その際にあわてて内分泌療法を開始することなく経過観察をすることが重要です。
2.再発時の治療
小線源治療後に再発がみられた場合には、内分泌療法の適応となります。手術的な摘出は困難であると考えられており、通常は適応となりません。
VIII.合併症について
1.周術期合併症
シード線源の挿入には若干の出血がみられますが輸血は通常不要です。術後、微熱がみられることもあります。通常の手術のリスクの対策として、下肢静脈血栓症に伴う肺塞栓症予防の処置を行います。腰椎麻酔下に行う手術と同程度の危険性を伴います。
2.早期合併症
早期合併症は排尿に関する症状が主体であり、術後から、8割程度に排尿困難、尿意切迫感、夜間頻尿など軽度の症状が出現しますが、ほとんどが数週間で自然に軽快します。一時的に尿がつまってしまうこと(尿閉)が5%程度にみられますが、通常は自己導尿(自分でカテーテルを適宜挿入して排尿すること)や尿道カテーテルを留置することなどにより1~2ヶ月程度で軽快します。
直腸への刺激から排便回数が増加したり、日常生活において疲労感を訴えることもあります。
合併症ではありませんが、線源が膀胱内へ移動、または血流に乗り、肺などの臓器へ移動することがあります。前者については自然に排出されることが多く、後者については全く無害であり処置は不要です。また、挿入したシード数の5%程度の移動であれば治療上も特に問題はありません。
3.晩期合併症
晩期合併症としては、早期の排尿症状が継続するものがあり、原因としては放射線障害に由来した尿道炎や尿道狭窄によるものと考えらます。また、血尿が出現することもありますが保存的な治療で軽快します。尿閉や排尿困難などが長期継続した場合には経尿道的前立腺切除術を施行することもありますが、その場合、尿失禁のリスクが高いとされています。直腸症状として肛門からの出血などを伴う直腸炎を発症することもあり、座薬などの保存的治療にて対処します。重篤な直腸潰瘍を生じることは極めてまれですが、その場合には人工肛門の造設で対処したとの報告があります。
性機能に関して小線源治療は手術、外照射、内分泌療法のいずれの治療法よりも勃起機能の温存については有効な治療法とされています。約 7 割の症例について温存が可能とされていますが経時的に機能は低下する傾向にあるとされています。しかし、勃起に関する神 経は手術の場合と異なり放射線障害をあまり受けないためにバイアグラ®、シアリス®等の内服薬により比較的良好に反応するとされています。
4.外照射療法を併用した場合の合併症について
一般的にこれらの合併症も軽症なものがほとんどですが、外照射を併用した場合には、 直腸に関する上記の合併症の頻度がやや高くなるとされています。IX.費用について
本治療は健康保険の適応となりますが、保険の種類や使用するシード線源数により異なりますが、手術と同程度の費用がかかります。高額療養費の適応となると思われますので、詳細は各自治体または当院医療相談室にお尋ね下さい。
小線源療法の約1ヶ月前に、プレプランを行い、前立腺の容積と形を調べ、どのように何本の線源を留置するかの計画(プレプラン)を作成し、米国に線源を発注します。線源は、半減期が2ヶ月という生もので、保存がききません。また、手術日を計算して発注しますので他人への使い回しもできません。
よって、プレプラン以後にご本人の都合により治療をキャンセルされた場合には線源の代金を実費でいただきます。2016年12月現在で1本6,300-6,500円と高価なものです。100本の注文ですと63-65万円になりますのでキャンセルの無いようにご注意下さい。
小線源療法の約1ヶ月前に、プレプランを行い、前立腺の容積と形を調べ、どのように何本の線源を留置するかの計画(プレプラン)を作成し、米国に線源を発注します。線源は、半減期が2ヶ月という生もので、保存がききません。また、手術日を計算して発注しますので他人への使い回しもできません。
よって、プレプラン以後にご本人の都合により治療をキャンセルされた場合には線源の代金を実費でいただきます。2016年12月現在で1本6,300-6,500円と高価なものです。100本の注文ですと63-65万円になりますのでキャンセルの無いようにご注意下さい。
X. 実際の治療経過(外来)
1.初診時
当院以外で前立腺癌の診断を受けられ、本治療をご希望される患者さんは診療情報提供書(紹介状)、レントゲンフィルム、生検の病理標本 (プレパラート)の3点の資料を持参していただきますようお願いしています。診療情報提供書(紹介状)
他施設で生検を受けられ前立腺癌の診断のついた方は、担当医から情報提供書(紹介状)をいただいてお持ち下さい。初診時に必要なデータは、生検時のPSA 値、グリソンスコア、臨床病期、現在までの治療内容、合併症、既往症、現在服薬中の全ての薬などです。ワーファリンやアスピリンなど出血が止まりにくくなる薬を服薬されている方は、治療の前後合わせて2 週間程休薬しなければなりませんので、それが可能かどうかを確認して下さい。
2. 初診後の経過
データをもとに治療の可否、また治療可能な場合には小線源療法単独あるいは外照射療法や内分泌療法の併用について決定します。必要があれば超音波、レントゲン、CTなどの追加検査を行うことがあります。治療の日程に関しましては、なるべくご希望に合わせるようにいたしますが、その時点での待機患者数などの状況をふまえ、相談させていただきます。必要があれば、治療まで内服あるいは注射による内分泌療法を開始します。
3.治療の準備(約1ヶ月前から入院まで)
治療日の約1ヶ月前に来院していただき、治療のためのプラニングを行います。すなわち、治療時と同じ体位をとり経直腸エコーを用いて前立腺の形態をコンピューターに取り込み、それを三次元的に解析してシード線源の使用線源数を決定します。同時に入院に必要な一般検査として、胸部レントゲン写真、心電図、血液、出血傾向の検査を行います。血液検査は貧血、肝、腎機能を調べるような一般項目以外に、感染症(血清肝炎、AIDS、梅毒)の有無を見る項目も含まれます。
治療に使用するシード線源は既製品でなく、治療日に合わせてオーダーメイドされ、約3週間かけて輸入されてきます。シード線源はいわば“生もの”であり、だんだんとエネルギーが減衰していき、予定された治療日が最適にあるように設定されています。何らかのご都合や、体調を崩して、予定日に万が一治療ができなくなってしまった場合、それ以降は予定した線量の放射線を前立腺にかけることは難しくなります。急病をふくめ、患者さんの種々の事情により手術ができなくなった場合にはシードは再使用ができませんので、自費で負担していただくことになります(この場合には健康保険は適応されません)。
手術日にあわせて体調にご留意下さい。
XI. 実際の治療経過(入院)
1.治療前
治療(線源挿入)前日、陰部の切毛を行い、夜に緩下剤を服用します。前日に麻酔科医の診察があり、治療時間と麻酔方法が決定します。治療当日、治療終了までは一切の経口摂取(食事、飲水)はできません。必要な薬の内服がある場合にはこちらから指示いたしますので、少量の水で服用して下さい。朝から点滴が入り、浣腸を行います。2.治療
治療は全身麻酔又は腰椎麻酔で行います。眠くなるような薬剤を点滴から入れることもあります。尿道に排尿のための管が入り、翌日まで留置されます。下腿には血栓予防のための装具がまかれます。治療台の上で下肢を挙上した体位で治療を行います。肛門から経直腸エコーのプ ローブが入り、エコーの画像を見ながら、会陰部から前立腺内にアプリケーター針と呼ばれる長い針が20 本程度刺入され、コンピューターで計算された通りに、それぞれの針の中に数個ずつシード線源が挿入されていきます。患者さんにより異なりますが、全部で50~80個ほどのシード線源が留置されることになります。治療には麻酔に要する時間を含め1-3時間前後かかります。3.治療後
治療後は病室へもどります。翌朝までベッド上での安静が必要です。頭を持ち上げると麻酔の影響で頭痛が生じることがありますので、起きあがらないようにして下さい。帰室後3時間したら水を飲んでもかまいませんが、食事は翌朝からになります。疼痛や排尿の管による違和感が強ければ鎮痛剤を使用します。翌朝からは歩くことができ、食事や飲水などの制限もありません。
前立腺やシード線源の状態を確認するため、13-14時ころにCT スキャンとレントゲンなどの検査を行い、排尿の管を抜きます。その後、放射線の線量を測定し、規定の放射線量を下回っていることを確認して、部屋を自由に出ることが出来ます。
前立腺が腫れているため尿が出にくいことがありますので、尿の通りをよくする作用の薬を、治療翌日より服用していただきます。排尿時の痛みや頻尿はほとんどの人に見られますが、徐々に軽減していきます。
尿中にシード線源が出てくることが稀にありますので、尿は一度しびんに取ってからガーゼでこして蓄尿びんにあけて下さい。シード線源が見られたらそのままにして、看護師に伝えて下さい。
問題となるような症状がなければ、手術の翌々日に退院となります。
XII 実際の治療経過(退院後)
1.退院から初回外来まで
シード線源は永久に入ったままになります。放射能は初めから弱いもので、しかも2ヶ月毎に放射線の量は半分に減少し、1年たつとほとんど出なくなります。周囲の方への影響はほとんどありません。ご家族が、放射線の影響を特にご心配される場合には、鉛の繊維の入ったパンツを購入し着用していただくこともできます。治療後1年間は、放射線源が体内に入っていることが記載された治療カードを常時携帯していただきます。
治療前に服用していた前立腺癌治療以外の薬は、治療翌日から再開します。
ワーファリン、アスピリン(バイアスピリン、小児用バファリン)など出血に影響する薬は治療後1週間してから再開して下さい。
2.退院後の経過について
退院後約1ヶ月目にPSAの採血およびレントゲン、CT などの検査を外来で行います。CTからシードの配置を確認し治療の検証を行います
外照射が必要な場合はこの時期から20~25日間、計45Gyの照射を開始します。
1-3ヶ月毎にPSA採血や合併症等の問診を行います。
前立腺密封小線源療法では、手術と異なり、PSA値は数年かけてゆっくりと減少していきます。
PSA値が持続的に上昇していく状態を癌の再発と考えますが、それが転移によるものか前立腺内局所での再発かの判定は困難です。再発がみられた場合には、手術的な摘出は困難であり、通常は内分泌療法の適応となります。1年半ほどの経過後に一時的にPSAが上昇する現象(PSAバウンス)がみられることがあり、その際にはすぐに内分泌療法を開始することなく経過観察をします。
放射線の合併症は6ヶ月以上を経過してから発生することが多いため、その頃の排尿や排便の症状の出現に注意が必要です。詳細は“合併症”の項目に記載しておりますのでご参照下さい。
3.退院後の安全管理について
本治療後の安全管理については、日本放射線腫瘍学会、日本泌尿器科学会、日本医学放射線学会が作成した“安全管理に関するガイドライン“に詳細に記載されており、通常では次のようなことを遵守することが求められています。a)排尿時にシードが排出された場合には直接触れないようにシードを容器に移して医療機関に持参してください。
1個の線源から出る放射線は微量であり、実際には問題を生じません。線源を拾えるようならスプーンなどですくい、ビンなどの容器に入れ、子どもの手の届かないところに置いて下さい。その後、あわてず担当医に御連絡下さい。
b)性交は1ヶ月目からであり、コンドームを1年間は必ず使用してください。
c)患者の身近に新生児や妊婦がいる場合には術後60日以内は1.8m以上離れることが望ましいく、それ以内に近づくのであれば手短に済ませて下さい。
妊娠されている方と同室にいることは問題ありませんが、隣に長く座ることはしばらく避けて下さい。 小さなお子さんと同室で遊ぶことは問題ありませんが、ひざの上に長く乗せることはしばらく避けて下さい。
d) 本治療を受けられた患者さんが、1年以内に死亡された場合には解剖により前立線ごとシードを取り出すことが法律で義務付けられています。線源を摘出しないと法律で火葬ができません。誤って火葬された場合には、線源から放射線が出ており、それがまき散らかされることを防止するためでもあります。万が一そのような事態となった場合、あるいはなる可能性が高い場合にはすぐに当院へ連絡をしてください。救急外来の看護師に事情を連絡して、指示をお待ちください。
摘出に関しては当院にご連絡いただければ手配致します。
摘出するために、ご遺体を当院に搬送する必要がありますが、搬送は患者さんのご家族が葬儀社等に依頼していただき、費用は患者さん負担となります。救急車の使用はできません。
当院以外での摘出手術を希望される場合、当院から医師と放射線技師と看護師が出張致しますが、この際の交通費、宿泊費等は実費をお支払いいただきますので、当院にご遺体を搬送された方が安価です。また当院、他院での摘出手術にかかわらず摘出費用一律2万円です。当院での摘出手術に関する部屋の使用料はかかりませんが、当院以外の場合にはその病院の規定になりますので、ご留意下さい。
当院で手術をされた場合、術後の浴衣や清拭、化粧などは、実費(7,000円程度)をいただいておりますのでご了承下さい。
摘出手術は、可能であれば短時間で対応致しますが、休日や他の業務が重なった場合には、一度ご遺体をお預かりし、手術となりますので少しお時間をいただく場合がございます。ご了承下さい。
e)海外旅行をする場合(特に、米国)には、本治療を受けた主旨の英文の証明書を持参してください。テロリスト防止のため空港で放射線探知機による検査を受けることがあります。
XIII. セカンドオピニオン外来について
前立腺癌密封小線源療法についてのご相談は、毎週金曜日(完全予約制、1時間30分程度)の前立腺癌密封小線源療法セカンドオピニオン外来にてうけております。当院以外で前立腺癌を診断され、相談される場合には当院以外で前立腺癌の診断を受けられ、本治療をご希望される患者さんは、診療情報提供書(紹介状)(初診時に必要なデータは、生検時のPSA 値、グリソンスコア、臨床病期、現在までの治療内容、合併症、既往症、現在服薬中の全ての薬など)、レントゲンフィルム、生検の病理標本 (プレパラート)の3点の資料を持参していただきますようお願いたします。
なお、当院以外で前立腺癌を診断され、相談される場合にはセカンドオピニオン外来受診料がかかります。詳しくは、こちらの地域医療連携室のページをご覧ください。
なお、当院以外で前立腺癌を診断され、相談される場合にはセカンドオピニオン外来受診料がかかります。詳しくは、こちらの地域医療連携室のページをご覧ください。
XIV. 個室料金について
この前立腺癌密封小線源療法は、入院中個室となります。入院期間中手術日まで一日あたり5,000-7,000円+消費税の個室料金が別途かかります。
XV. 小線源療法のキャンセル、一年以内の死亡時にかかる負担について
小線源療法の約1ヶ月前に、プレプランを行い、前立腺の容積と形を調べ、どのように何本の線源を留置するかの計画(プレプラン)を作成し、米国に線源を発注します。線源は、半減期が2ヶ月という生もので、保存がききません。また、手術日を計算して発注しますので他人への使い回しもできません。
よって、プレプラン以後にご本人の都合により治療をキャンセルされた場合には線源の代金を実費でいただきます。2016年12月現在で1本6,300-6,500円と高価なものです。100本の注文ですと63-65万円になりますのでキャンセルの無いようにご注意下さい。
また、他院からの紹介でセカンドオピニオン外来を受診され、初診時にセカンドオピニオンの代金をいただいていない場合には、初診料との差額が発生致しますので、併せて御請求させていただきます。
小線源療法1年以内の死亡時には、線源を摘出しないと法律で火葬ができません。摘出に関しては当院にご連絡いただければ手配致します。
摘出するために、ご遺体を当院に搬送する必要がありますが、搬送は患者さんのご家族が葬儀社等に依頼していただき、費用は患者さん負担となります。救急車の使用はできません。
当院以外での摘出手術を希望される場合、当院から医師と放射線技師と看護師が出張致しますが、この際の交通費、宿泊費等は実費をお支払いいただきますので、当院にご遺体を搬送された方が安価です。また当院、他院での摘出手術にかかわらず摘出費用一律2万円です。当院での摘 出手術に関する部屋の使用料はかかりませんが、当院以外の場合にはその病院の規定になりますので、ご留意下さい。
当院で手術をされた場合、術後の浴衣や清拭、化粧などは、実費(7,000円程度)をいただいておりますのでご了承下さい。
摘出手術は、可能であれば短時間で対応致しますが、休日や他の業務が重なった場合には、一度ご遺体をお預かりし、手術となりますので少しお時間をいただく場合がございます。ご了承下さい。
よって、プレプラン以後にご本人の都合により治療をキャンセルされた場合には線源の代金を実費でいただきます。2016年12月現在で1本6,300-6,500円と高価なものです。100本の注文ですと63-65万円になりますのでキャンセルの無いようにご注意下さい。
また、他院からの紹介でセカンドオピニオン外来を受診され、初診時にセカンドオピニオンの代金をいただいていない場合には、初診料との差額が発生致しますので、併せて御請求させていただきます。
小線源療法1年以内の死亡時には、線源を摘出しないと法律で火葬ができません。摘出に関しては当院にご連絡いただければ手配致します。
摘出するために、ご遺体を当院に搬送する必要がありますが、搬送は患者さんのご家族が葬儀社等に依頼していただき、費用は患者さん負担となります。救急車の使用はできません。
当院以外での摘出手術を希望される場合、当院から医師と放射線技師と看護師が出張致しますが、この際の交通費、宿泊費等は実費をお支払いいただきますので、当院にご遺体を搬送された方が安価です。また当院、他院での摘出手術にかかわらず摘出費用一律2万円です。当院での摘 出手術に関する部屋の使用料はかかりませんが、当院以外の場合にはその病院の規定になりますので、ご留意下さい。
当院で手術をされた場合、術後の浴衣や清拭、化粧などは、実費(7,000円程度)をいただいておりますのでご了承下さい。
摘出手術は、可能であれば短時間で対応致しますが、休日や他の業務が重なった場合には、一度ご遺体をお預かりし、手術となりますので少しお時間をいただく場合がございます。ご了承下さい。

